Опыт терапии больных с резистентными и тяжелыми формами акне и розацеа с использованием системного изотретиноина LIDOSE
Л.Я. Федорич Украинская военно-медицинская академия, Киев
Цель работы — освещение опыта терапии больных с резистентными и тяжелыми формами акне и розацеа с использованием индивидуальных доз системного изотретиноина LIDOSE.
Материалы и методы. В 2015—2017 гг. под наблюдением находилось 35 больных с резистентными и тяжелыми клиническими формами акне и розацеа, получавших лечение изотретиноином LIDOSE.
Результаты и обсуждение. Положительный эффект от терапии изотретиноином LIDOSE был зарегистрирован у всех 35 пациентов. Для лечения пациентов с тяжелыми клиническими формами акне и розацеа применена специальная схема лечения с использованием повышенных доз изотретиноина LIDOSE, согласно которой препарат назначается на короткий срок в дозе 1 мг/кг в сутки с постепенным уменьшением дозы до минимальной. При этом обязательным является достижение максимальной курсовой дозы изотретиноина LIDOSE 120 мг/кг за весь период лечения, что, как правило, составляет 5—6 мес.
Выводы. Исходя из собственного опыта, системный изотретиноин по технологии LIDOSE является высокоэффективным препаратом для лечения тяжелых клинических форм розацеа, акне средней, тяжелой и очень тяжелой степени, а также резистентных к лечению форм этого заболевания. Для лечения таких пациентов предложена и применена специальная схема лечения с использованием повышенных доз изотретиноина LIDOSE.
Ключевые слова: акне, розацеа, лечение, изотретиноин LIDOSE.
Акне та розацеа — поширені в усьому світі захворювання шкіри, що уражають переважно ділянку обличчя. Ці захворювання мають різне походження, однак характеризуються низкою подібних ознак, зокрема: схожістю локалізації, подібністю поліморфізму морфологічних елементів висипів у ділянках запального процесу, хронічним перебігом, високою резистентністю до лікування, поступовим виникненням косметичних вад різного ступеня виразності, впливом на психосоматичний стан хворих на ці дерматози людей [1]. На сьогодні, у звязку зі збільшенням кількості спеціалістів естетичної медицини у нашій країні, пацієнт зі скаргами на висипання на шкірі обличчя або спини звертається насамперед до косметолога. Пройшовши доволі довгий шлях різноманітних «лікувальних» процедур — доглядів за проблемною шкірою, пілінгів, апаратного лікування, пацієнт, по-перше, залишається без вірного діагнозу, а по-друге — без відповідного стандартизованого лікування. Тому, на жаль, на наш погляд, кількість пацієнтів з середньою, тяжкою та резистентними формами захворювання продовжує збільшуватися. Але такі пацієнти звертаються до кваліфікованого дерматолога вже після кількох років лікування, маючи сумнівні результати, рецидиви та зміну легких форм на більш тяжкі, з наявністю виразних елементів постакне. Крім того, серед пацієнтів дерматолога поширюються скарги не тільки на висипи на шкірі, а ще й на певні дисморфічні прояви цього захворювання. Що, на наш погляд, необхідно відстежувати при зборі первинного анамнезу та при наявності ознак тривожних розладів, іпохондрії з приводу свого захворювання або несприйняття своєї зовнішності, незважаючи на ступінь тяжкості захворювання. Отже, необхідно пам’ятати, що ознаки дисморфофобії (яка може призвести і до суїцидальних проявів) можна виявити вже при першому спілкуванні з пацієнтом, та при певних скаргах на порушення якості життя та самосприйняття своєї зовнішності необхідно сумісне ведення пацієнта з медичним психологом або психіатром. У своїй практиці ми використовуємо для анкетування одну з багаточисельних методик попереднього опитування пацієнтів — шкалу HAD (Hospital Anxiety Depres sion) — доступний та швидкий метод скринінгу для оцінки тривожності та депресії у госпітальних та амбулаторних умовах.
Акне є одним із найбільш розповсюджених хронічних рецидивуючих захворювань шкіри, що, за даними різних авторів, виявляється у 70—80 % осіб підліткового та юнацького віку. Акне посідає перше місце в структурі косметологічної патології та третє — за частотою звернення хворих до дерматологічних закладів. При цьому захворювання часто має тяжкий клінічний перебіг з формуванням нодуло-кістозних або стійких папуло-пустульозних висипань [8]. У США, наприклад, кожного року хворіють на акне 17 млн, з них — 75—95 % підлітків. Акне вражає до 54 % жінок після 18 років. До 44 років акне та акнеформні дерматози розвиваються у 12 % жінок та у 3 % чоловіків [10].
Розацеа також має хронічно-рецидивуючий перебіг і характеризується певною стадійністю свого розвитку. Походження розацеа остаточно не вивчено, але з’ясовано провідну роль зміни тонусу поверхневих судин шкіри в результаті дії різноманітних як ендогенних, так і екзогенних факторів у їх виникненні. Клінічно це захворювання виявляється первинною гіперемією обличчя, набряклими папулами, телеангіектазіями на тлі гіперплазії сальних залоз та подальшим ураженням сполучної тканини уражених ділянок. Розацеа зустрічається серед представників усіх рас та народностей, але частіше за інших на цей дерматоз хворіють переважно жінки зі світлою шкірою. Початок захворювання відбувається зазвичай у період між 20 та 30 роками, поступово набуваючи найбільш виразних ознак у 40—50 років, особливо на тлі будь-якої ендокринологічної патології або хронічних захворювань шлунково-кишкового тракту. Цей дерматоз є широко розповсюдженим і складає до 5 % дерматологічних діагнозів, маючи широке розповсюдження і на території нашої країни зокрема, враховуючи переважання населення з I та II фототипом [9].
Сучасна терапія як акне, так і розацеа, грунтується на гіпотезах етіології і патогенезу цих дерматозів. При цьому важливою є раціональність саме етапного їх лікування, що визначається особливостями клінічної картини ураження та наявністю ускладнень у кожному конкретному клінічному випадку. Для лікування хворих на акне та розацеа використовується досить велика кількість різноманітних медичних заходів. Доцільність використання кожного з них вирішується індивідуально, залежно від виявлення тих чи інших домінуючих факторів впливу, які мають, відповідно, ендогенне та/або екзогенне походження [1]. До екзогенних факторів, що мають істотне значення при цих захворюваннях, належать: аліментарні, метеорологічні впливи, індивідуальні особливості способу життя, наявність вогнищ супутнього ураження бактеріального та паразитарного генезу. Серед останніх у наш час найбільш вивченими є вплив на перебіг акне кліщів Demodex folliculorum та бактерій Helicobacter pylori, що уражають шлунок та дванадцятипалу кишку; розмноження Propionіbacterium acnеs на поверхні шкіри та у волосяних фолікулах та запальна реакція навколишніх тканин [4]. Серед ендогенних факторів впливу на розвиток як акне, так і розацеа визначають розлади ендокринної (насамперед рівня статевих та гормонів щитовидної залози), імунної, нервової, судинної систем, наявність патології гемостазу, гіперфункція та гіперсекреція сальних залоз [9].
Аналіз сучасних наукових гіпотез етіопатогенезу, розвитку, а також перебігу акне та розацеа вказують на доцільність комплексного індивідуалізованого підходу до лікування обох цих дерматозів. Раціональна терапія хворих на акне та на розацеа має передбачати проведення подіб них за своєю сутністю таких заходів: усунення або послаблення впливу негативних факторів навколишнього середовища та способу життя; лікування «фонових» захворювань — нормалізація стану систем функціонування організму (корекція гормонального стану на рівні показ ників гіпоталамо-гіпофізарної та статевої систем), санація вогнищ фокальної інфекції (мік роб ного, кліщового, глистового генезу); попередження стійкого розширення поверхневих су дин шкіри уражених ділянок (розацеа) та підвищеного саловиділення (акне); усунення вторинно го інфікування уражених ділянок; зміц нення загального та місцевого імунітету; запобігання розвитку явищ постакне — рубців, дисхромій та рецидивуючих застійних постзапальних елементів (акне), застійної еритеми, дисхромій, локального потовщення рогового шару епідермісу та розширення пор при обох патологіях [9].
Для визначення лікарської тактики щодо лікувальних заходів при акне та при розацеа враховується клінічна картина захворювання та дані анамнезу. Для успішного лікування тяжких та резистентних форм цих дерматозів у сучасній практиці з успіхом використовують системні ретиноїди [2]. Призначають також антибіотики згідно стандартів лікування або з урахуванням чутливості до них виявленої патогенної мікрофлори [12]. Крім того, нормалізують процес травлення, призначають рослинну дієту, адаптогени, біостимулятори, антиандрогенні препарати та препарати цинку, ультрафіолетове опромінення, кріомасаж, лікувальні шампуні, коригують емоційну сферу хворих на акне [4—6].
Місцеве лікування акне призначається після встановлення ступеня його тяжкості та підбирається залежно від превалюючої клінічної картини. Безумовним лідером для місцевого лікування всіх ступенів тяжкості дерматозу, які діють практично на всі ланки патогенезу акне, залишаються топічні ретиноїди або їх фіксовані комбінації. Призначають також засоби «для до машнього догляду» за шкірою [9]. Для лікування постакне у випадку повного регресу запального процесу в період ремісії призначаються засоби для вирівнювання шкірного рельєфу, постраждалого внаслідок рубцевих змін, дисхромії шкіри тощо. Використовуються з цією метою мікродермабразія, хімічні пілінги з альфа-гід роксикислотами, саліциловою, піровиноградною, трихлороцтовою кислотою, ретинолом, а також лазеротерапія [1].
Найбільш ефективним засобом для лікування акне середнього, тяжкого та дуже тяжкого ступенів тяжкості в наш час є системний ізотретиноїн — стереоізомер трансретинової кислоти (третиноїну). Точний механізм дії ізотретиноїну до кінця не з’ясовано, але встановлено, що поліпшення в клінічному перебігу тяжких форм акне асоціюються з пригніченням активності сальних залоз. Окрім цього, доведено, що ізотретиноїн чинить протизапальну дію на рівні дерми, інгібує проліферацію себоцитів [7].
Показаннями для прийому ізотретиноїну є: акне, що не піддається іншим методам лікування (системне призначення антибіотиків і місцеве лікування); акне, що супроводжується тяжкою депресією або дисморфофобією (ступінь тяжкості враховується при цьому вторинно); акне зі схильністю до формування рубців; нодулокістозне акне у дорослих; атипові акне (за типом піодермії обличчя), тяжкі клінічні форми розацеа. Протипоказаннями є підвищена чутливість до ізотретиноїну, печінкова та ниркова недостатність, гіпервітаміноз А, виражена гіперліпідемія, вік до 12 років, період вагітності і годування груддю [3].
На сучасному етапі найбільш актуальним препаратом ізотретиноїну на теренах нашої держави є «Акнетін», представлений фармацевтичною компанією «Ядран-Галенська лабораторія д. д.» (Хорватія). Цей препарат виробляється відповідно до світових стандартів якості GMP, причому використовується новітня технологія LIDOSE, завдяки якій підвищується біодоступність препарату, і, відповідно, зменшується його доза. «Акнетін» призначають дорослим та дітям від 12 років, розпочинаючи з дози 0,4 мг/кг на добу. Для більшості пацієнтів доза становить від 0,4 до 0,8 мг/кг на добу. Максимальну добову дозу 1 мг/кг можна призначати лише протягом обмеженого часу. Зазвичай курс лікування триває від 20 до 24 тиж [3].
Лікування акне та тяжких клінічних форм розацеа ізотретиноїном LIDOSE дає зазвичай виразний стійкий результат. Різниця у добовій та курсовій дозі препарату, що передбачена виробником, дає при цьому різні методологічні терапевтичні підходи, які і до сьогодні залишаються предметом фахового обговорення. Крім того, останнім часом було помічено збільшення кількості випадків резистентності хворих на акне та тяжкі клінічні форми розацеа або отримання нестійкого результату (у хворих на тяжкі клінічні форми захворювання) у зв’язку з неправильним застосуванням препарату [8]. Таким чином, існує необхідність аналізувати різні методологічні терапевтичні підходи при лікуванні акне з використанням системних ретиноїдів у межах їх добових та курсових доз. Водночас постала проблема розробки ефективних схем лікування акне, зокрема його резистентних та тяжких клінічних форм, з використанням ізотретиноїну LIDOSE, що мають деякі відмінності від рекомендацій виробника.
Метою цієї роботи було висвітлення досвіду терапії хворих на резистентні та тяжкі форми акне та розацеа з використанням ізотретиноїну LIDOSE.
Матеріали та методи
У 2015—2017 рр. під спостереженням перебувало 35 хворих: з них 22 на акне та 13 на розацеа, які отримували лікування препаратом «Акнетін». Досліджувані пацієнти проходили курс лікування в амбулаторних умовах. Вони мали середньотяжкий та тяжкий ступінь захворювання або резистентність до попереднього лікування протягом 12—18 міс. Жінок серед усіх пацієнтів було 20 (57,14 %), чоловіків — 15 (42,85 %) осіб. Вік пацієнтів коливався від 18 до 35 років (середній вік становив (20 ± 1,7) року). 5 (22,7 %) пацієнтів з акне, з яких було 3 (13,63 %) жінок та 2 (9 %) чоловіків, мали легкий ступінь тяжкості з попередніми 2—3 невдалими курсами комбінованого лікування дерматозу протягом 1—2 ро ків, 8 (36,3 %) пацієнтів мали середній ступінь тяжкості акне (рис. 1А), 6 — (27,2 %) — тяжкий (рис. 2А, 2Б) та 3 — (13,6 %) дуже тяжкий (рис. 5А). Тривалість захворювання серед усіх пацієнтів у 20 (57,1) осіб складала від 2 до 6 років, у 15 (32,9 %) — більше 6 років. 11 пацієнтів з акне мали поєднане ураження шкіри обличчя та верхньої половини тулуба (рис. 2А, 5А), 7 з них були чоловіки.
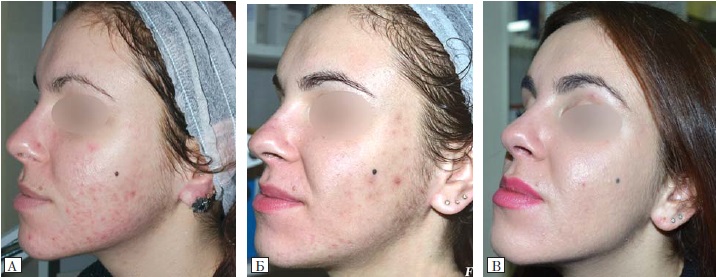
Рис. 1. Пацієнтка К., 21 рік. Акне, середній ступінь тяжкості
А — до лікування препаратом «Акнетін»; Б — на 3-му місяці лікування; В — через 6 міс після лікування
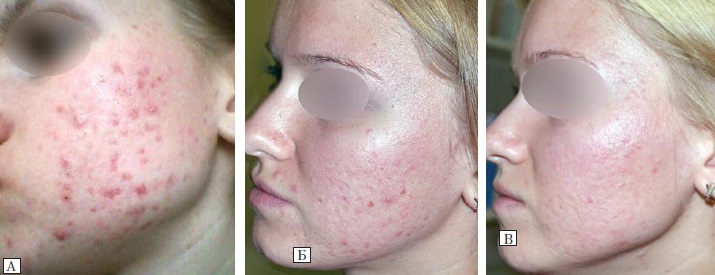
Рис. 2. Пацієнтка А., 20 років. Акне, тяжкий ступінь тяжкості
А — до лікування препаратом «Акнетін»; Б — на 2-му місяці лікування; В — через 6 міс після лікування
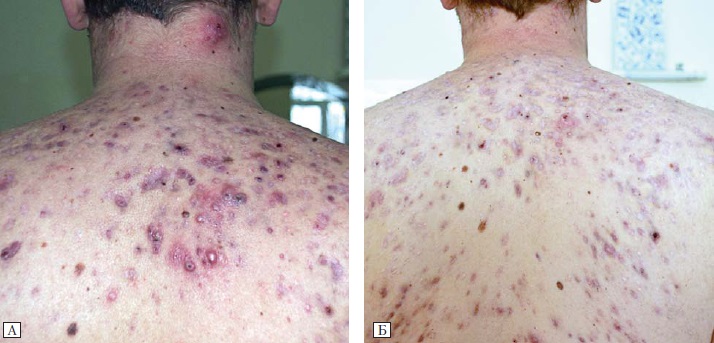
Рис.5. Пацієнт О., 25 років. Акне, дуже тяжкий ступінь тяжкості
А — до лікування препаратом «Акнетін»; Б — через 9 міс після лікування.
Серед пацієнтів з розацеа 11 (84,6 %) (рис. 3А, 3Б, 3В) мали папуло-пустульозну стадію захворювання, 2 (15,38 %) — інфільтративно-продуктивну з формуванням ринофіми (рис. 4А, 4Б, 4В), метафіми, гнатофіми.
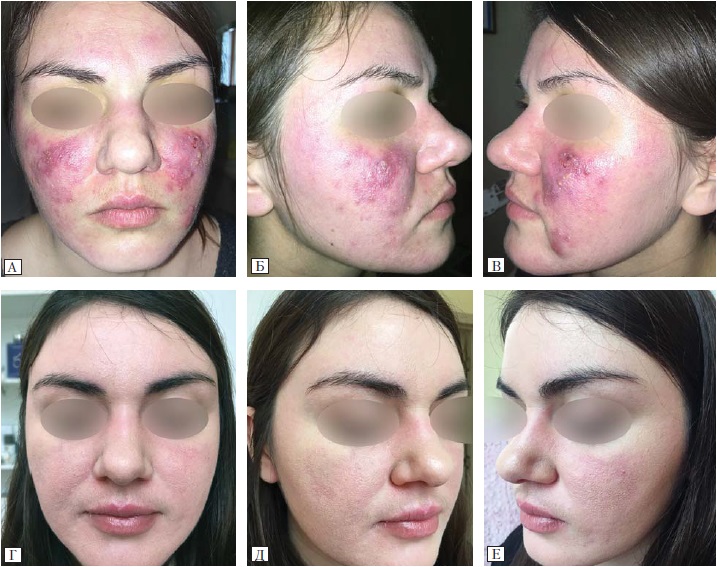
Рис. 3. Пацієнтка Ю., 30 років. Розацеа, папуло-пустульозна стадія
А, Б, В — до лікування препаратом «Акнетін»; Г, Д, Е — через 2 міс після лікування.
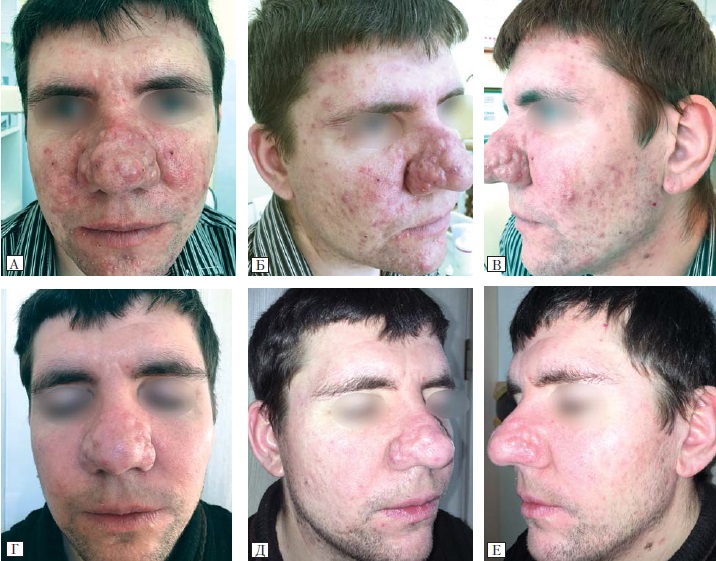
Рис. 4. Пацієнт О., 29 років. Розацеа. Інфільтративно-продуктивна стадія з формуванням ринофіми
А, Б, В — до лікування препаратом «Акнетін»; Г, Д, Е — через 2 міс після лікування.
Перед початком лікування всі пацієнти-жінки підписували інформаційну згоду на проведення лікування, в якій були попереджені про абсолютну тератогенність «Акнетіну» і необхідність застосування подвійного методу контрацепції на весь період лікування та 2 міс після закінчення прийому цього препарату.
Кожному пацієнтові було проведено біохімічні аналізи крові, в яких досліджувались показники білірубіну та його фракцій, АсТ, АлТ, лужної фосфатази, тригліцеридів та холестерину. В дослідну групу були відібрані лише ті пацієнти, які мали нормальні значення «печінкових» показників. Обов’язково проводився моніторинг ліпідного профілю та печінкових показників не менше 1 разу на 3—4 тиж, особливо у період підвищення дози ізотретиноїну, але під час усього курсу лікування. Крім того, кожен пацієнт мав вести харчовий щоденник для контролю відхилень у рекомендованому під час лікування харчуванні.
Лікування жінок починали на 2—3 дні менструального циклу та за умови демонстрації від’ємного тесту на вагітність на початку лікування та щомісяця під час відповідної терапії. Оцінка результатів лікування проводилась за допомогою візуальної оцінки динаміки клінічної картини (фотодокументація) та зі слів пацієнтів, що перебували під спостереженням.
Пацієнти отримували базове лікування, що передбачало прийом препарату «Акнетін» у стандартній дозі 8 або 16 мг, що еквівалентно, відповідно, 10 або 20 мг звичайного ізотретиноїну. Курс лікування для пацієнтів з розташуванням елементів тільки на шкірі обличчя та з поєднаним ураженням зони обличчя, передньої поверхні грудної клітки та спини відрізнявся.
Добова доза «Акнетіну» для пацієнтів із локалізацією висипів тільки на шкірі обличчя становила 0,4—0,5 мг на 1 кг маси у перший місяць прийому з поступовим підвищенням дози у наступних 4—7 тиж. Максимальна доза 0,8 мг на 1 кг призначалась пацієнтам протягом 2—3 тиж з подальшим поступовим зниженням дози до мі німальної (0,4 мг на 1 кг) у наступний період, що тривав 4—6 тиж. Курсова доза для всіх пацієнтів складала 100—120 мг на 1 кг, враховуючи прийом протягом щонайменше 6 міс, залежно від ступеня тяжкості, швидкості регресу поверхневих та глибоких пустул, розрішення нодуло-кістозних елементів, схильності до утворення рубців, фо тотипу шкіри та схильності до постзапальних гіперпігментацій, наявності супутньої соматичної патології. Пацієнти з ураженнями піло-себоцейного комплексу на шкірі обличчя, верхньої половини грудної клітки та спини (рис. 2А, 5А) у зв’язку з анатомічними особ ливостями цієї зони та більш тривалим строком настання стійкого регресу запальних елементів та відсутності по яви нових, протягом 2—3 тиж у середині лікування отримували максимальну добову дозу (1 мг на 1 кг маси тіла) з подальшим поступовим, протягом 4—5 тиж зниженням до мінімальної дози (0,4 мг на 1 кг). Обов’язкова курсова доза для таких пацієнтів складала 120 мг на 1 кг маси тіла.
Усім пацієнтам призначалися зволожуючі краплі для очей, зволожуючі захисні креми для обличчя та тіла з поміткою «для чутливої шкіри», обов’язкове нанесення сонцезахисних кремів із комбінованими фільтрами (але обов’язковим компонентом — диоксид титану, фактор захисту 30—50) або тільки з фізичними фільтрами для пацієнтів з розацеа та при наявності «ретиноїдного» дерматиту незалежно від пори року з першого дня прийому препарату.
Результати та обговорення
У 10 (28,57 %) пацієнтів на третьому-четвертому тижні терапії з’явилося загострення захворювання у вигляді появи поодиноких пустульозних елементів, які регресували самостійно і не потребували додаткової корекції. У 1 (2,9 %) пацієнта з дуже тяжкою формою акне відбулося значне загострення, що призвело до призначення антибіотика з групи макролідів. На 3—4 міс лікування у 30 % пацієнтів відбувалися різноманітні відхилення у біохімічних показниках — насамперед незначне підвищення рівнів білірубіну за рахунок його прямої фракції, тригліцеридів та холестерину. Дані відхилення легко корегувалися за рахунок обмежувальної дієти (після аналізу харчового щоденника) та призначення сорбентів, у одного пацієнта з інфільтративно-продуктивною стадією розацеа була проведена корекція дози «Актетіну» в бік її зменшення.
У всіх пацієнтів основної групи на 5—6 тиж лікування спостерігалось значне зменшення сальності шкіри, кількості запальних елементів та їх зблідніння. На 2—3 міс лікування у 70 % пацієнтів відзначалась відсутність нових підсипань, значне поліпшення рельєфу, зменшення кількості елементів висипу (рис. 1Б, 2Б) на 50—70 % та поліпшення психоемоційного сприйняття своєї зовнішності та особистості. Третій місяць лікування практично всі пацієнти відзначали як «точку зворотного розвитку» дерматозу та по вернення якостей, притаманних здоровій шкірі.
За час лікування у всіх пацієнтів спостерігався повний регрес запальних елементів (рис. 1В; 2В, 2Г; 3Г, 3Д, 3Е; 4Г, 4Д, 4Е; 5Б), відсутність підсипань протягом останніх 3 міс лікування, значне зменшення явищ постакне тощо.
Протягом лікування та 5—8 тиж після лікування у 33 (94 %) пацієнтів відзначалися явища ангулярного хейліту (рис. 3Г, 3Д, 3Е; 4Г, 4Д, 4Е), у 25 (71,4 %) — іритаційного дерматиту та у 35 (100 %) — ксерозу шкіри, що вдало нівелювалися призначенням місцевих спе ціальних захисних пом’якшуваль них засобів. Слід зазначити, що ні в одного з пацієнтів не спостерігалось явищ погіршення в психоемоційній сфері та розвитку депресій. Виникнення побічних ефектів від прийому «Акнетіну» було очікуваним, на початку лікування пацієнтів попередили про можливість їх появи, але переконливий терапевтичний ефект знач ною мірою переважав можливі ризики від призначеної терапії.
Після закінчення прийому препарату «Акнетін» пацієнти перебували під спостереженням протягом 6—18 міс. Було відмічено клінічне поліпшення об’єктивних ознак якості шкіри ще протягом 6 міс після припинення відповідного лікування, що виражалося у зменшенні товщини рогового шару епідермісу, нормалізації кольору шкіри із сіруватого до тілесно-рожевого, зменшенні розміру пор шкіри, практично повному усуненні вогнищ дисхромій, зменшенні та зплощенні гіпертрофічних рубців, тобто вирівнюванні рельєфу шкіри. У пацієнта з дуже тяжкою формою відбулося повне розсмоктування гіпертрофічного рубця протягом 12 міс після лікування без проведення будь-яких додаткових косметологічних маніпуляцій.
Підсумовуючи клінічні результати комплекс ної терапії хворих на акне, слід зазначити, що позитивний ефект від терапії, яка проводилась, було зареєстровано у всіх без винятку пацієнтів, які перебували під спостереженням. Рецидив захворювання при спостереженні протягом року після закінчення прийому «Акнетіну» було зареєстровано всього у 1 пацієнтки (2,85 %). Прийом «Акнетіну» викликає певну кількість побічних ефектів, навіть за умови застосування попереджувальних медико-косметичних заходів. Остан ні здатні попередити та зменшити їх виразність. Проте виникнення побічних ефектів від «Акнетіну» є прогнозованим, а очікуваний (виправданий) терапевтичний ефект значною мірою переважає можливі ризики від призначеної терапії.
Клінічний випадок № 1. Пацієнт К., 19 років, звернувся зі скаргами на висипання на шкірі обличчя протягом 4 років з періодичними загостреннями, які супроводжувались появленням спорадичних почервонінь, що посилювались при хвилюванні.
При огляді на шкірі щік, носогубного трикутника виявляються комедони в достатній кількості, 5 запальних папул та 3 пустули, поодинокі вогнища постзапальної пігментації. Нодуло-кистозні елементи, рубці не виявлені.
Діагноз — акне, легкий ступінь тяжкості. Рекомендовано місцеве лікування згідно зі стандартами лікування акне, консультація гастроентеролога.
Але на подальших консультаціях пацієнт розповів, що наявність поодиноких запальних елементів на шкірі обличчя приносять значне зниження настрою, що змушує його уникати зустрічей з друзями, молодіжних заходів, відповідей на запитання вчителів на заняттях, а також виходити з вагона метро в «години пік». При чиною тому він вважав «пильну увагу з боку близьких, друзів, пасажирів вагона» до стану його шкіри. Що і призводить до пригнічення настрою, непереборному бажанню позбавитися висипань будь-яким шляхом, а іноді і до суїцидальних думок. Пацієнт був направлений до психіатра.
Діагноз: соціофобія.
Пацієнт пройшов курс тривалого психотерапевтичного лікування.
Пацієнту був призначений «Акнетін» у надмалій дозі 0,25 мг/кг на 5 міс.
Клінічний випадок № 2. Пацієнт О., 29 років, звернувся зі скаргами на висипання на шкірі обличчя, грудної клітки, спини протягом 5 років.
При огляді на шкірі обличчя, грудної клітки, спини спостерігаються множинні запальні елементи у вигляді папул, пустул на тлі ін фільтративно-продуктивних змін шкіри носа (рис. 4А, 4Б, 4В).
Діагноз: розацеа, інфільтративно-продуктивна стадія. Ринофіма.
Пацієнту було призначено лікування «Акнетіном» за стандартною схемою, але, враховуючи виразні спотворюючі елементи на шкірі носа, під час лікування нами було прийнято рішення про підвищення дози, від рекомендованої виробником, до 150 мг на кг маси на весь період лікуванння, що максимально посилило клінічний ефект від використання препарату. Це дало змогу перейти до подальшого хірургічного лікування з метою повного усунення косметичної вади (рис. 4Г, 4Д, 4Е).
Висновки
- Системний ізотретиноїн за технологією LIDOSE є високоефективним препаратом для лікування резистентних та тяжких клінічних форм розацеа та акне.
- Для лікування пацієнтів з резистентними та тяжкими клінічними формами розацеа, акне середнього, тяжкого та дуже тяжкого ступеня, а також резистентних до лікування форм цього захворювання запропоновано та застосовано спеціальну схему лікування з використанням підвищених доз ізотретиноїну LIDOSE, згідно з якою препарат під час стандартного лікування призначається на короткий термін у дозі 1 мг на 1 кг маси на добу з поступовим зменшенням добової дози до мінімального значення. При цьому обо в’язковим є досягнення максимальної курсової дози ізотретиноїну LIDOSE 120 мг на кг маси тіла.
Список літератури
- Адаскевич В.П. Акне вульгарные и розовые — М.: Мед. книга. — НГМА, 2003. — 160 с.
- Волкова Е.Н., Есимбиева М.Л., Ландышева К.А. и др. Инновация ведения больных с акне: предварительные результаты лечения // Клин. дерматол. и ве не рол. — № 1. — 2011. — С. 59—63.
- Дорджиева О.В., Каратаева Н.Н., Мельниченко О.О., Корсунская И.М. Опыт применения изотретиноина в комплексной терапии акне у женщин // Клин. дерматол. и венерол. — 2011. — № 2.— С. 66—168.
- Клинические рекомендации по ведению больных акне. Под ред. А.А. Кубановой.— М.: Рос. общество дерматовенерологов, 2010.— 21 с.
- Клименко А.В., Степаненко В.І. Діагностика та диференційна діагностика демодикозу, розацеа і вугрової хвороби (акне) на засадах доказової медицини з урахуванням аналізу результатів лабораторних тестів на наявність кліщів-демодицид та прикметних клінічних симптомо-комплексів, притаманних цим дерматозам. Повідом лення 2 // Укр. журн. дерматол., венерол., косметол. — 2009. — № 2 (33). — С. 75—85.
- Монахов С.А. Рациональная терапия акне // Укр. журн. дерматол., венерол., косметол. — 2016. — № 3 (62). — С. 70—78.
- Мохаммад С., Кузина З.А., Волошин Р.Н. Препараты изотретиноина в комплексном лечении вульгарных угрей // Клин. дерматол. и венерол.— 2011.— № 4. — С. 64—67.
- Свирид-Дзядикевич О.С. Вугрова хвороба: сучасні погляди на патогенез і лікування та визначення напрямів підвищення ефективності терапії // Укр. журн. дерматол., венерол., косметол. — 2016. — № 4 (63). — С. 41—49.
- Сизон О.О. та ін. Нові можливості зовнішнього лікування та косметологічного догляду у хворих з акне і акне-формними дерматозами // Укр. журн. дерматол., венерол., косметол. — 2017. — № 1 (64). — С. 77—86.
- Cosmetics Design-Europe.com. Developing markets still head growth in global cosmetics and toiletries market. Accessed August 21, 2007.
- Del Rosso J.Q., Kim G. Optimizing use of oral antibiotics in acne vulgaris // Dermatol. Clin.— 2009.— Vol. 27 (1).— P. 33—42.
- Graber E.M. Acne therapy. Introduction // Semin. Cutan. Med. Surg.— 2008.— Vol. 27 (3).— P. 169.
- Webster G.F., Graber E.M. Antibiotic treatment for acne vulgaris // Semin. Cutan. Med. Surg.— 2008.— Vol. 27 (3).— P. 183—187.
Рекомендовано
 Место системных ретиноидов в лечении розацеа
Место системных ретиноидов в лечении розацеа
Розацеа — хроническое рецидивирующее заболевание сальных желез и волосяных фолликулов кожи в сочетании с повышенной чувствительностью капилляров дермы к различным триггерным факторам. Читать >
 Опыт лечения тяжелых форм угревой болезни
Опыт лечения тяжелых форм угревой болезни
Обыкновенные угри (Acne vulgaris) — хроническое заболевание аппарата сальных желез, которое преимущественно манифестирует в пубертатном периоде и характеризуется гиперпродукцией кожного сала, нарушением процессов фолликулярной кератинизации, колонизацией Propionibacterium acnes и воспалением. Читать >
 Вульгарные акне: современные представления об этиологии, патогенезе и терапевтических возможностях
Вульгарные акне: современные представления об этиологии, патогенезе и терапевтических возможностях
Проведено исследование эффективности и безопасности применения препарата «Зеркалин®»в лечении больных с папуло-пустулезной формой вульгарных акне. Обследовано 63 пациента с вульгарными акне и 28 здоровых лиц в возрасте от 14 до 25 лет. Читать >
 Новые подходы в лечении среднетяжелых форм акне с применением препарата «Акнетин»
Новые подходы в лечении среднетяжелых форм акне с применением препарата «Акнетин»
Анализируя данные, полученные в результате лечения 28 пациентов «Акнетином», сопоставляя их с более ранним опытом применения изотретиноинов, можно сделать вывод о появлении на отечественном рынке европейского качественного и современного препарата изотретиноина с большей биодоступностью. А снижение разовой и курсовой кумулятивной доз на 20 % при сохранении клинической эффективности позволяет говорить о новом инновационном подходе к лечению средних и среднетяжелых форм угревой болезни. Читать >
 Опыт терапии больных с резистентными и тяжелыми формами акне и розацеа с использованием системного изотретиноина LIDOSE
Опыт терапии больных с резистентными и тяжелыми формами акне и розацеа с использованием системного изотретиноина LIDOSE
Цель работы — освещение опыта терапии больных с резистентными и тяжелыми формами акне и розацеа с использованием индивидуальных доз системного изотретиноина LIDOSE. Читать >


