Вульгарные акне: современные представления об этиологии, патогенезе и терапевтических возможностях
Проведено исследование эффективности и безопасности применения препарата «Зеркалин®»в лечении больных с папуло-пустулезной формой вульгарных акне. Обследовано 63 пациента с вульгарными акне и 28 здоровых лиц в возрасте от 14 до 25 лет. Во время исследования оценивали клинические проявления заболевания по бальным шкалам, определяли индекс DLQI. Кроме того, проводили микробиологическое исследование кожи. Доказано, что применение препарата «Зеркалин®» позволяет достичь быстрого клинического эффекта при лечении папуло-пустулезной формы вульгарных акне. Благодаря этому — улучшить качество жизни пациентов. Кроме того, показано выраженное антибактериальное действие препарата «Зеркалин®». Рекомендовано его широкое применение для лечения папуло-пустулезной формы вульгарных акне.
Ключевые слова: вульгарные акне, папуло-пустулезная форма, лечение, «Зеркалин®».
Однією з найактуальніших проблем дерматології є вульгарні акне — захворювання сальних залоз і волосяних фолікулів, функціонування яких пов’язане з впливом багатьох чинників. Важливість проблеми акне пов’язана передусім з поширеністю захворювання. Вульгарні акне посідають третє місце у структурі дерматологічних захворювань [3, 9, 10]. При цьому в когорті людей підліткового та юного віку їхня частота значно перевищує середньостатистичні показники, досягаючи 80—90 % [1, 4, 13]. У 11 % осіб віком понад 25 років спостерігаются акне-висипання, що можуть бути зумовлені фізіологічними змінами гормонів відповідно до фаз менструального циклу у жінок або бути проявом гіперандрогенії. Клінічно значущі форми захворювання становлять 15 % [5, 11].
Клінічні прояви вульгарних акне найчасті ше з’являються у віці 12—14 років, а пік захворюваності у дівчат припадає на 14—17 років та на 16—19 — у юнаків [8, 12]. Після цього настає регрес висипань, але майже у 20 % підлітків інволюція акне відбувається повільно. Само оцінка і самосприйняття в колективі однолітків особливо гостро сприймаються в період появи акне, що може сприяти виникненню невротичних розладів і зумовити тяжкий перебіг захворювання з виникненням екскорийованих акне [5].
Вульгарні акне — захворювання всього організму, пов’язані з багатогранним комплексом взаємозалежних гістохімічних і органних дисфункцій. Патологічні зміни при акне відбуваються не лише у шкірі, а й у різноманітних органах та системах.
Завдяки фундаментальним дослідженням вдалося з’ясувати механізми розвитку акне, особливості патогенезу і морфогенезу висипань [17]. Провідну роль у розвитку звичайних акне відіграють чотири головних взаємопов’язаних механізми:
- андрогенозумовлена гіперпродукція шкірного сала (пов’язана зі збільшенням рівнів андрогенів; зростанням активності ферментів 5-альфа-редуктази, 3-бета-гідроксистероїддегідрогенази та 17-бета-гідроксистероїддегідрогенази; підвищенням чутливості дегідротестостеронрецепторів на поверхні сальної залози);
- підвищення проліферації фолікулярних кератиноцитів з порушеннями їхнього диференціювання та десквамації, що призводить до фолікулярного гіперкератозу й комедоноутворення;
- колонізація сально-волосяних фолікулів Рropionbacterium аcnes;
- розвиток запалення.
Крім того, в останні роки важливого значення надають генетичним чинникам та спадковій схиль ності до розвитку акне. Адже саме спадкові чинники зумовлюють особливості будови та розміру сальних залоз, склад шкірного секрету, активність кератинізації. Генетично зумовленими є гіперандрогенія та підвищена чутливість себоцитів до похідних тестостерону. Нині окремо виділено PAPA-, PASH-, PASS-, SAPHO-синдроми. Доведено автосомно-домінантний тип спадковості РАРА-синдрому.
Великої уваги надають і екзо- та ендогенним чинникам [6, 7]. Під час розгляду екзогенних причин вугрів багато авторів висвітлюють аліментарні чинники, такі як надмірне вживання вуглеводів і жирів [17], дехто надає увагу застосуванню гонадотропних, естрогенних, кортикостероїдних гормонів, препаратів йоду, брому, літію, хініну, рифампіцину [8]. Деякі дослідники акцентують увагу на впливі інсоляції, механічному подразненні шкіри, схильної до комедонотворення, постійному контакті шкіри з комедоногенними агентами (мінеральними маслами, дьогтем, косметикою на ланоліновій і вазеліновій основі — жирними крем-пудрами, рум’янами, ті нями тощо) [2].
Однією з головних причин розвитку вугрової хвороби є вплив андрогенів на секреторну активність сальних залоз. У етіології та патогенезі вульгарних акне значне місце посідає хронічна ендокринна патологія: порушення менструального циклу внаслідок синдрому полікістозних яєчників, що супроводжується ановуляцією і гірсутизмом; андрогенопродукуючі пухлини; дисфункція кіркової речовини надниркових залоз; дисбаланс фракцій тестостерону у чоловіків [4, 8].
Шкіра є головною ланкою метаболізму статевих стероїдних гормонів, а головними органами-мішенями для них є волосяні фолікули і сальні залози. Низка статевих і гонадотропних гормонів (АКТГ, гормони кіркової речовини надниркових залоз, тестостерон, прогестерон) стимулюють функціональну активність сально-волосяного фолікула, а естрогени — пригнічують. У період статевого дозрівання при акне порушується співвідношення між андрогенами і естрогенами, що спричинює виникнення акне майже у всіх осіб згаданого віку. Одночасно підвищується біосинтез таких ферментів шкіри, як 5-редуктаза, що переводить вільний тестостерон у дегідротестостерон, який бере участь у гіперсекреції сальних залоз. Причинами розвитку гіперандрогенії у жінок можуть бути генетичні, гіпоталамо-гіпофізарні, яєчникові та надниркові порушення.
Зміни якісного і кількісного складу шкірного сала відіграють важливу роль у комедонотворенні. Ліпіди шкірного сала складаються з епідермальних ліпідів та ліпідів, що синтезуються в сальній залозі. При акне спостерігаються гіперсекреція шкірного сала, збільшення синтезу ліпідів у сальних залозах за зменшення утворення ліпідів у кератиносомах епідермісу. Отже, однією з ланок патогенезу акне є надлишок поліненасичених жирних кислот за рахунок порушення метаболізму вільних жирних кислот. Секре ція шкірного сала залежить від віку, статі, температури тіла, біоритмів і є головним індикатором андрогенної активності.
Підвищена продукція шкірного сала зі зменшенням вмісту ненасичених жирних кислот сприяє розмноженню Рropionbacterium аcnes. Бак теріальні ліпази пропіоновокислих бактерій, своєю чергою сприяють утворенню вільних жир них кислот, що призводить до розвитку комедонів і асептичного запалення. Отже, розвиток запальних форм акне пов’язаний з розмноженням у сальних залозах умовно-патогенної мікрофлори. Запальні процеси різної інтен сивності можуть розвитися у шкірі на будь-якій стадії акне [8, 13].
Численні дослідження засвідчили, що видовий та кількісний склад мікроорганізмів шкіри людини стабільний, попри вплив різних факторів. У разі виникнення в організмі людини або відповідній ділянці змінюються й склад, і властивості мікрофлори цієї ділянки. Шкіра має певний захисний бар’єр завдяки не лише цілісності покриву, а і складу шкірного сала, що контролює мікробіоценоз завдяки жирним кислотам. Секрет сальних залоз є сприятливим середовищем для розмноження P. acnes, а зниження рівня ненасичених жирних кислот послаблює бактерицидні властивості шкірного сала.
Простежуються певні суперечності в поглядах різних авторів на мікробіоценоз шкіри, видову належність домінуючої мікрофлори при акне. Так В. П. Федотов і співавт. (2001) під час бактеріологічних досліджень шкіри у пацієнтів з акне на ділянках неушкодженої шкіри виділили три види Propionbacterium: acnes, avidum, granulosum; водночас із акне-елементів найчастіше висівалися Propionbacterium acnes і Staph. epidermidis [14]. За результатами інших досліджень, на шкірі як поза елементами висипки, так і безпосередньо в акне-елементах, окрім P. аcnes, містяться стафілококи та стрептококи [4]. Більшість дослідників вважають патогенетично значущим збудником запальних форм акне саме Propionbacterium acnes, які найчастіше виділяються з вивідних проток сальних залоз.
Guidelines of care for the management of acne vulgaris [18], опубліковані в Journal of American Academy of Dermatology у 2016 р., наводять дані про низьку значущість рутинного застосування мікробіологічних досліджень з метою оцінки збудника запальних форм акне. По-перше, це обґрунтовується тим, що саме P. acnes є абсолютно доведеним етіологічним чинником виникнення папуло-пустульозних висипань при вульгарних акне. По-друге, відсутність потреби у визначенні різновидів бактерій у акне-елементах зумовлена тим, що це не впливає на успіх антибактеріальної терапії акне. Сис тем ними антибактеріальними препаратами першої лінії терапії визначено антибіотики тетрациклінового ряду, оскільки вони мають додатковий протизапальний ефект. Водночас найефективнішим топічним антибактеріальним засобом для лікування запальних форм акне є кліндаміцин.
P. аcnes синтезують різноманітні хемоатрактанти, які притягують лейкоцити та ферменти у вогнище запалення, що призводить до ушкодження стінки сальної залози та волосяного фолікула. Розвиток запального процесу залежить від стану захисних властивостей шкіри і дії метаболітів бактерій. Так, для P. аcnes властиві: індукція прозапальних цитокінів; синтез антигенів, які стимулюють синтез антитіл; окрім цього, вони продукують такі вазоактивні аміни, як гістамін, що посилює запалення.
Для P. аcnes характерні резистентність до ушкодження нейтрофілами та моноцитами, персистенція в фагоцитарних клітинах, де мікроорганізми тривалий час залишаються життєздатними, попри антибіотикотерапію. Окрім цього, гіперпродукція шкірного сала не дає змоги створити належну концентрацію анти біотика в протоках сальних залоз. Ці особливості пропіоновокислих бактерій дають змогу їм тривало існувати у сально-волосяних фолікулах, попри терапію з приводу акне. Саме через це топічні антибактеріальні засоби вважають найефективнішими щодо усунення запальних форм акне.
Топічні антибіотики, що застосовують для лікування акне, мають подвійний ефект — антибактеріальні властивості та протизапальну дію. Серед великого вибору топічних антибіотиків перевагу надають кліндаміцину, який є напівсинтетичним похідним лінкоміцину. Топічний еритроміцин має меншу ефективність порівняно з кліндаміцином через резистентність стафілококів і P. acnes [16, 18].
Кліндаміцин має бактеріостатичні та бактерицидні властивості залежно від концентрації у місці дії та чутливості мікроорганізмів. Пригнічує синтез білка у чутливих бактерій шляхом зв’язування з 50S субодиницею рибосом бактерій, перериваючи ранні стадії протеїнового синтезу. Спектр дії кліндаміцину in vitro та in vivo охоплює більшість грампозитивних бактерій і анаеробних патогенів. Після місцевого застосування на шкіру 1 % розчину кліндаміцину гідрохлориду пригнічується ріст чутливих бактерій, особливо Propionbacterium acnes, що робить його незамінним для лікування папуло-пустульозної форми вульгарних акне.
Протизапальна дія кліндаміцину у разі топічного застосування пояснюється пригніченням мікроорганізмів, що продукують ліпазу, вкрай потрібну для перетворення тригліцеридів на вищі жирні кислоти. Окрім ліпаз, P. acnes виробляють протеази, гіалуронідази та хемотаксичні фактори, які разом із комедогенними вищими жирними кислотами відповідають за розвиток запальних уражень (папул і пустул).
Оскільки вульгарні акне є надзвичайно актуальною і складною дерматологічною проблемою, ми вирішили провести дослідження щодо визначення оптимальних методів лікування за допомогою засобів зовнішньої дії. Отже, мета роботи — визначення безпечності та ефективності застосування 1 % спиртового розчину кліндаміцину гідрохлориду (препарат «Зеркалін®») у лікуванні хворих з папуло-пустульозною формою вульгарних акне.
Матеріали та методи
Обстежено 63 хворих на вульгарні акне віком від 14 до 25 років (37 жінок і 26 чоловіків). До дослідження брали пацієнтів з папуло-пустульозною формою захворювання. Вкрай тяжкі форми вугрової хвороби, такі як шароподібні, інверсні, фульмінантні акне (які потребували потужної системної терапії) були критеріями вилучення з дослідження. Контрольну групу склали 30 умовно здорових осіб без ознак дерматологічних захворювань (зокрема вульгарних акне) віком від 14 до 25 років (14 жінок і 14 чоловіків).
З метою об’єктивної оцінки тяжкості перебігу вульгарних акне застосовували бальну оцінку за методом G. Michaelsson і співавт. у модифікації В. П. Сергєєва, В. Н. Рокицької і шкалу оцінки акне-елементів за Куком. Методику розрахунку індексу вираженості акне проводили так: під час огляду хворого підраховували різні елементи вугрової висипки, результат множили на відповідний бал (табл. 1) і підсумовували. До цієї суми додавали бали, які відображали ступінь фонової еритеми. Загальна сума балів складала індекс виразності акне.
| Елемент вугрової висипки | Оцінка |
|---|---|
| Комедон | 0,5 |
| Папула | 2,0 |
| Пустула | 3,0 |
| Інфільтрат | 4,0 |
| Кіста | 4,0 |
| Горбик | 5,0 |
| Абсцес | 5,0 |
| Еритема навколо елементів: | |
| обмежена (І ступеня) | 25,0 |
| поширена (ІІ ступеня) | 50,0 |
| тотальна з набряком (ІІІ ступеня) | 75,0 |
Бальну оцінку акне-елементів за шкалою Кука проводили за такими характеристиками:
0 — на шкірі невелика кількість маленьких комедонів або папул, помітних лише з близької відстані;
2 — приблизно на 1/4 поверхні обличчя є 6—12 маленьких папул або комедонів (може бути невелика кількість великих комедонів або 20—30 маленьких закритих);
4 — приблизно на 1/2 поверхні обличчя невеликі папули та комедони різного розміру, можуть бути пустули (6—12) або великі комедони, які виступають над поверхнею шкіри (якщо ураження більшого розміру, стан шкіри можна кваліфікувати за градацією в 4 бали, навіть коли уражено менше половини обличчя);
6 — приблизно на 3/4 поверхні обличчя є папули та/або великі відкриті комедони (можлива менша площа ураження обличчя, якщо запальні елементи більші за розміром), зазвичай понад 18 пустул;
8 — уражено майже всю поверхню обличчя, спостерігаються великі пустули, можуть бути конглобатні акне, кістозні елементи.
Непарні бали використовували для проміжних станів шкіри.
Крім того, для оцінки ступеня тяжкості акне та ефективності їхньої терапії враховували абсолютну кількість папул і пустул.
Клінічне обстеження шкіри у хворих на вульгарні акне проводили до лікування та після його початку через (10 ± 1) доба, через (15 ± 2) доби.
Якість життя оцінювали за загальноприйнятим опитувальником DLQI (Dermatology Life Quality Index) [15]. Він складається з 10 запитань, відповіді на які мають відображати, як захворювання шкіри впливало на життя хворого протягом останнього тижня. В роботі використовували авторизований український переклад опитувальника DLQI (Ukrainian version of DLQI).
Усім пацієнтам проводили загальноклінічні дослідження та за потреби — консультації гінеколога, ендокринолога, гастроентеролога.
У всіх хворих до лікування та через (15 ± 2) доби від його початку досліджено мікробіоценоз шкіри обличчя за методом його прямої якісної та кількісної оцінки. Мікробне обсіменіння на уражених ділянках шкіри виражали в Lg КУО (колонієутворюючі одиниці) на 1 мл патологічного матеріалу, неураженої шкіри — в Lg КУО на 1 см2.
Усі хворі на акне вранці та ввечері наносили препарат «Зеркалін®» на очищену шкіру уражених ділянок (обличчя, за потреби — зони декольте, спини, плечей). Їх ретельно інструктували щодо недопустимості потрапляння розчину в очі, на слизові оболонки носа, губ, рота. Тривалість курсу лікування становила (15 ± 2) доби.
Результати та обговорення
Встановлено, що тривалість вульгарних акне до клінічного дослідження становила від 3 міс до 5 років.
У частини пацієнтів виявлено низку супутніх захворювань, найбільш частими з яких були: гіперандрогенні стани (верифіковано акушером-гінекологом у 67,6 % жінок), патологія органів травлення та системи печінки (хронічний гастрит, дуоденіт, виразкова хвороба шлунка та дванадцятипалої кишки, дискінезія жовчовивідних шляхів) — у 33,3 % хворих на акне.
Шляхом анкетування визначено, що у середньому індекс DLQI до початку лікування у хворих на вугрову хворобу становив 19,5 бала, що свідчить про виразний вплив акне на якість життя пацієнтів. Високі індекси DLQI у пацієнтів пояснюють ураженням відкритих ділянок шкіри та труднощами у маскуванні естетичних змін у зоні обличчя.
Підрахунок кількості елементів висипки та загальна оцінка стану шкіри дали змогу визначити, що середня оцінка акне-елементів за бальною шкалою Кука на початку дослідження становила 6,02 бала, а індексу виразності акне за G. Michaelsson і співавт. у модифікації В. П. Сергєєва, В. Н. Рокицької — 315,4 бала.
Результати мікробіологічного дослідження шкіри, проведеного до початку лікування, наведено у табл. 2. У хворих на вугрову хворобу змінюється мікробне обсіменіння шкіри не лише в уражених, а й неушкоджених ділянках шкіри. Так, у пацієнтів з вульгарними акне зауважено статистично вірогідне зростання загальної кількості бактерій, а також коагулазо-позитивних стафілококів на неуражених ділянках шкіри порівняно з контрольними показниками.
| Показник | Контрольна група | До лікування | Через (15 ± 2) доби лікування | |
|---|---|---|---|---|
| Неуражена ділянка шкіри (Lg КУО/см2) | Загальна кількість бактерій | 2,87 ± 0,13 | 4,94 ± 0,26* | 3,29 ± 0,31# |
| Стафілококи коагулазонегативні | 1,14 ± 0,21 | 1,70 ± 0,33* | 1,5 ± 0,53 | |
| Стафілококи коагулазопозитивні | 0,23 ± 0,11 | 1,91 ± 0,35* | 0,27 ± 0,28# | |
| Уражена ділянка шкіри (Lg КУО/мл) | Загальна кількість бактерій | — | 6,63 ± 0,67 | 4,61 ± 0,50# |
| P. acnes | — | 2,69 ± 0,37 | 0,52 ± 0,22# | |
| Стафілококи коагулазонегативні | — | 1,77 ± 0,30 | 1,56 ± 0,44 | |
| Стафілококи коагулазопозитивні | — | 3,23 ± 0,46 | 1,17 ± 0,41# | |
Примітка. * Вірогідна різниця (р < 0,05) порівняно з контролем; # вірогідна різниця (р < 0,05) між відповідними показниками до та після лікування.
Ми проаналізували результати дослідження після 15 діб лікування хворих на вульгарні акне. Передусім слід відзначити нормальну переносність препарату «Зеркалін®», без токсичних і алергійних реакцій. Хоча слід пам’ятати про можливість індивідуальної непереносності кліндаміцину. Після лікування не погіршилися результати загальноклінічних аналізів, біохімічного аналізу крові та кліренсу креатиніну. Це свідчить про безпечність застосування препарату «Зеркалін®» у дерматологічній практиці.
Використання препарату «Зеркалін®» сприяло швидкому регресу запальних акне-елементів — папул і пустул (рис. 1). Так, уже через 10 діб від початку лікування кількість папулопустульозних елементів зменшилась у 3 рази. Через 15 діб терапії запальні акне-елементи були поодинокими або повністю зникли.
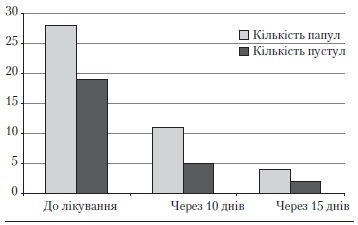
Рис. 1. Кількість папул і пустул у процесі лікування хворих на вульгарні акне
Зміни кількості окремих елементів висипки в процесі лікування відобразилися і в уніфікованих бальних оцінках тяжкості вульгарних акне (рис. 2). Так, у хворих на вульгарні акне в процесі лікування зменшився індекс виразності акне. Через 10 діб терапії із застосуванням препарату «Зеркалін®» індекс виразності акне знизився у 1,4 разу, а через 15 діб лікування він був у 1,8 разу нижчим, ніж до початку терапії.
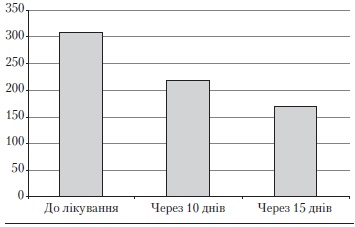
Рис. 2. Індекс виразності акне за G. Michaelsson і співавт. у модифікації В. П. Сергєєва, В. Н. Рокицької у процесі лікування
Аналогічні тенденції зауважено і щодо бальної оцінки акне-елементів за шкалою Кука (рис. 3). Так, у хворих на вульгарні акне вона зменшилася в процесі лікування. Через 10 діб терапії із застосуванням препарату «Зеркалін®» бальна оцінка акне-елементів знизилася у 1,3 разу. Наприкінці дослідження вона становила лише 2,5 бала.
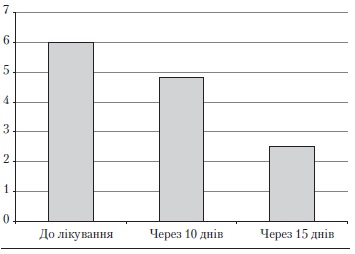
Рис. 3. Оцінка акне-елементів за шкалою Кука у процесі лікування хворих на вульгарні акне
Таким чином, препарат «Зеркалін®» має виразну клінічну ефективність у разі лікування хворих із папуло-пустульозною формою вугрової хвороби. Ми також оцінили вплив препарату «Зеркалін®» на стан мікробіоценозу шкіри (табл. 2.). Через 15 діб від початку терапії у хворих статистично вірогідно зменшилася загальна кількість бактерій і коагулазопозитивних стафілококів на не уражених ділянках шкіри.
Крім того, змінилося мікробне обсіменіння уражених ділянок шкіри. У вогнищах ураження через 15 діб використання препарату «Зеркалін®» вірогідно зменшилася як загальна кількість бактерій, так і коагулазопозитивних стафілококів. При цьому через 15 діб від початку лікування виявляли вірогідно меншу кількість P. acnes порівняно з початком терапії, що свідчить про виразну антибактеріальну дію препарату «Зеркалін®».
Разом із поліпшенням клінічної картини захворювання поліпшувалася і якість життя пацієнтів. Ми отримали статистично вірогідну різницю за середнім значенням індексу DLQI до (19,5 ± 0,34) та наприкінці (8,7 ± 0,65) курсу лікування вульгарних акне із застосуванням препарату «Зеркалін®». Важливим показником ефективності є також DLQI < 5, тобто кількість осіб, у яких індекс DLQI після лікування був меншим за 5 балів.
Отже, такий рівень DLQI спостерігався у 50,8 % пацієнтів, які використовували препарат «Зеркалін®» протягом 15 діб. Та ким чином, застосування препарату «Зеркалін®» у комплексній те рапії вульгарних акне сприяє значному зменшенню впливу захворювання на якість життя пацієнтів. Це засвідчує доцільність використання згаданого розчину для лікування папуло-пустульозної форми акне.
Висновки
Огляд літературних джерел та результати власних досліджень доводять високу ефективність препарату «Зеркалін®»» при папуло-пустульозній формі вульгарних акне. Топічне його використання забезпечує швидкий регрес запальних форм акне, зменшення загальної кількості бактерій і кількості Propionbacterium acnes на шкірі, а також сприяє поліпшенню якості життя пацієнтів. Це дає підстави для широкого застосування препарату «Зеркалін®» у дерматологічній практиці при лікуванні папуло-пустульозних форм вульгарних акне.
Список літератури
- Адаскевич В. П. Акне и розацеа. — СПб: Ольга, 2000. — 130 с.
- Ахтямов С.Н., Бутов Ю. С. Практическая дерматокосметология: учеб. пос. — М.: Медицина, 2003. — 400 с.
- Калюжная Л.Д., Копаница О. М. Болезни сальных желез у женщин в перименопаузальный период // Дерматологія та венерологія. — № 1 (15). — 2002. — С. 22—24.
- Кутасевич Я.Ф., Маштакова И. А., Багмет А. Н. Микробиоценоз кожи у больных угревой болезнью и пути его коррекции // Укр. журн. дерматол., венерол., косметол. — 2003. — № 1 (8). — С. 43—47.
- Монахов С.А., Иванов О. Л., Самгин М. А. Психо эмоциональные расстройства у пациентов, страдающих акне // Рос. журн. кож. и вен. бол. — 2003. — № 4. — С. 45—52.
- Пат. 24283 Україна, МПК А61К 31/195 Спосіб лікування хворих на вугрову хворобу / Н. Ю. Резніченко. — Заявл. 08.02.07, опубл. 25.06.07. Бюл. № 9.
- Пат. 24317 Україна, МПК А61Р 17/00 Спосіб лікування вугрової хвороби / Н. Ю. Резніченко. — Заявл. 19.02.07, опубл. 25.06.07. Бюл. № 9.
- Проценко Т.В., Андрашко Ю. В., Грищенко О. В. Взаимо связь здоровья кожи и репродуктивной системы в контексте актуальных проблем современной дерматокосметологии // Здоров’я України. — 2007. — № 6. — С. 65—66.
- Резніченко Н. Ю. Вплив соціально-економічних та психологічних чинників на розвиток та перебіг вугрової хвороби у жінок юного віку // Медико-соціальні проблеми сім’ї. — 2007. — Т. 12, № 3. — С. 59—64.
- Резніченко Н. Ю. Порушення нейроендокринної регу ляції у хворих на вугрову хворобу // Укр. мед. альманах. — 2007. — Т. 10, № 5. — С. 160—163.
- Резніченко Н. Ю. Сучасні погляди на проблему та лікування вугрової хвороби. — Запоріжжя: Просвіта, 2008. — 108 с.
- Резніченко Н.Ю., Дюдюн А. Д. Сучасні аспекти етіопатогенезу вугрової хвороби // Дерматовенерология. Косметология. Сексопатология. — 2007. — № 1—4. — С. 169—174.
- Самгин М.А., Монахов С. А. Новое в патогенезе и местной терапии угревой сыпи // Вестн. дерматол. и венер. — 2003. — № 2. — С. 31—38.
- Федотов В.П., Горбунцов В. В. Грибы как осложняющий фактор дерматозов (патогенез, клинические особенности и терапия) // Дерматология. Косметология. Сексопатология. — 2006. — № 1—2 (9). — С. 3—8.
- Finlay A. Y. Quality of life in atopic dermatitis // J. Am. Acad. Dermatol. — 2001. — N 45 (suppl. 1). — P. 64—66.
- Mills O.J., Thornsberry C., Cardin C. W. et al. Bacterial resistance and therapeutic outcome following three months of topical acne therapy with 2 % erythromycin gel versus its vehile // Acta Derm. Venereol. — 2002. — N 82. — P. 260—265.
- Plewig G., Kligman A. M. Acne and rosacea / 3rd. ed. — Berlin (Germany): Springer-Verlang, 2000. — 460 p.
- Zaenglein A.I., Pathy A.I., Schlosser B.J. et al. Guidelines of care for the management of acne vulgaris // J. Am. Acad. Dermatol. — 2016. — N 1. — P. 1—33.
Рекомендовано
 Место системных ретиноидов в лечении розацеа
Место системных ретиноидов в лечении розацеа
Розацеа — хроническое рецидивирующее заболевание сальных желез и волосяных фолликулов кожи в сочетании с повышенной чувствительностью капилляров дермы к различным триггерным факторам. Читать >
 Опыт лечения тяжелых форм угревой болезни
Опыт лечения тяжелых форм угревой болезни
Обыкновенные угри (Acne vulgaris) — хроническое заболевание аппарата сальных желез, которое преимущественно манифестирует в пубертатном периоде и характеризуется гиперпродукцией кожного сала, нарушением процессов фолликулярной кератинизации, колонизацией Propionibacterium acnes и воспалением. Читать >
 Вульгарные акне: современные представления об этиологии, патогенезе и терапевтических возможностях
Вульгарные акне: современные представления об этиологии, патогенезе и терапевтических возможностях
Проведено исследование эффективности и безопасности применения препарата «Зеркалин®»в лечении больных с папуло-пустулезной формой вульгарных акне. Обследовано 63 пациента с вульгарными акне и 28 здоровых лиц в возрасте от 14 до 25 лет. Читать >
 Новые подходы в лечении среднетяжелых форм акне с применением препарата «Акнетин»
Новые подходы в лечении среднетяжелых форм акне с применением препарата «Акнетин»
Анализируя данные, полученные в результате лечения 28 пациентов «Акнетином», сопоставляя их с более ранним опытом применения изотретиноинов, можно сделать вывод о появлении на отечественном рынке европейского качественного и современного препарата изотретиноина с большей биодоступностью. А снижение разовой и курсовой кумулятивной доз на 20 % при сохранении клинической эффективности позволяет говорить о новом инновационном подходе к лечению средних и среднетяжелых форм угревой болезни. Читать >
 Опыт терапии больных с резистентными и тяжелыми формами акне и розацеа с использованием системного изотретиноина LIDOSE
Опыт терапии больных с резистентными и тяжелыми формами акне и розацеа с использованием системного изотретиноина LIDOSE
Цель работы — освещение опыта терапии больных с резистентными и тяжелыми формами акне и розацеа с использованием индивидуальных доз системного изотретиноина LIDOSE. Читать >


